42451
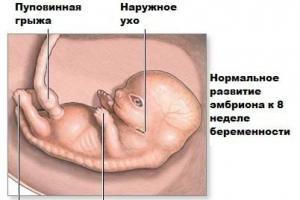
Вода - первое, с чем знакомится ребенок. Еще в утробе матери он плавает в жидкости, которую называют амниотической. Как выглядят околоплодные воды и какая норма по неделям (таблица) беременности узнаете из статьи.
Зачем нужны околоплодные воды
Околоплодные воды необходимы для нормального развития ребенка в материнской утробе, они нужны для
- защиты ребенка от громких звуков, ударов (вода – поглощает шум и является амортизатором при ударах);
- поддержания комфортной температуры (амниотическая жидкость имеет температуру 37 градусов);
- защиты от угроз извне (пузырь с амниотической жидкостью герметичен, что позволяет защищать ребенка от внешнего воздействия);
- обеспечения питания малыша (воды не позволяют пузырю сжиматься, предотвращая пережатие пуповины);
- свободы передвижения малыша (в 1-2 триместре малыш может свободно двигаться, плавать в амниотической жидкости).
При рождении, покидая родную среду, ребенок испытывает стресс, снять который помогает вода. Когда с новорожденного малыша смывают родовую связку, он расслабляется. Это очень важно для подготовки к новому этапу его жизни.
Состав и норма околоплодных вод
Оболочки плода начинают формироваться после прикрепления оплодотворенной яйцеклетки к стенке матки. Тогда и запускается сложный процесс. Из плодных оболочек (амниона и хориона) формируется защитный пузырь со стерильной жидкостью внутри. По мере роста плода пузырь увеличивается.
Околоплодные воды формируются за счет «просачивания» плазмы материнской крови. На поздних сроках в производстве и обновлении амниотической жидкости участвует уже и сам ребенок, его легкие, почки.
Амниотическая жидкость состоит из воды (97 %) с растворенными в ней протеинами, минеральными солями (кальций, натрий, хлор). В ней также можно обнаружить клетки кожи, волос, ароматические вещества.
Существует мнение, что запах околоплодных вод схож с запахом молока матери, поэтому новорожденный малыш без труда находит мамину грудь, ведь он пил похожую на молоко жидкость еще в утробе.
Норма и патологии
Нормальное количество околоплодных вод к концу беременности 600-1500мл. По ряду причин эти цифры могут отклоняться от нормы в большую или меньшую сторону. Тогда врачи говорят о многоводии или маловодии.
Маловодие диагностируется в том случае, когда у будущей мамы менее 500 мл околоплодных вод. Причина снижения количества вод кроется в недостаточном развитии эндометрия (водной оболочки) или снижении его секреторной способности. Среди прочих причин, вызывающих патологию, называют
- аномалии развития мочеполовой системы ребенка;
- гипертонию мамы;
- воспалительные заболевания женщины;
- нарушение обмена веществ, ожирение;
- фетоплацентарную недостаточность.
Маловодие у одного плода при вынашивании близнецов объясняется неравномерным распределением крови в плаценте.
При маловодии наблюдаются сильные боли в животе, болезненные шевеления ребенка, матка уменьшена, размер ее дна не соответствует сроку беременности.
При многоводии секреторная функция водной оболочки повышена. К многоводию могут привести:
- сахарный диабет, инфекционный и вирусные заболевания мамы;
- заболевания сердца, почек;
- несовместимость резус-фактора крови матери и ребенка;
- многоплодная беременность (многоводие у одного плода, маловодие у другого);
- заболевания плаценты.
Признаками многоводия являются тяжесть в животе, отеки ног, затрудняется дыхание и кровообращение, шевеления ребенка становятся лишком активными.
Маловодие и многоводие – опасные патологии. Для их устранения требуется помощь специалиста. При малейших подозрениях стоит обратиться к врачу.
Отклонения в цвете околоплодных вод
В норме амниотическая жидкость бесцветна, прозрачная. По консистенции похожа на воду, не имеет запаха. Чаще всего будущих мам беспокоит изменение цвета околоплодных вод.
Судить о цвете околоплодных вод можно во время их излития, которое происходит в родах. В большинстве случаев, если беременность доношенная, воды прозрачные или мутновато-желтые. Это их нормальный цвет, он не несет опасности. Задача женщины после излития вод – добраться до роддома в течение 2-3 часов.
Амниотическая жидкость может быть и другого цвета.
- В красную крапинку. Незначительная примесь крови в жидкости нормального (светлого или мутновато-желтого) цвета считается нормальной, поскольку говорит о раскрытии шейки матки.
- Зеленый цвет. В зеленоватый или болотный цвет воды окрашивает первородный кал ребенка. Ребенок испытывает кислородное голодание, проглатывание таких вод опасно развитием пневмонии у малыша.
- Красный. Опасный цвет, говорит о внутреннем кровотечении у матери или плода. Самое верное решение – принять горизонтальное положение, срочно вызвать скорую помощь.
- Темно-коричневый. Этот цвет говорит о гибели плода, нужно немедленно обратиться к врачу.
При изменении цвета околоплодных вод матери и ребенку может грозить опасность. Поэтому самостоятельно до роддома лучше не добираться, стоит вызвать скорую, сообщив о цвете вод.
Методы исследования вод
На сегодняшний день существует несколько способов получить информацию о состоянии амниотической жидкости до начала родового процесса. Все способы подразделяют на инвазивные(требующие непосредственного забора материала) и неинвазивные (не требующие проникновения в полость матки).
Единственный неинвазивный метод – УЗИ. Это исследование может дать информацию о количестве околоплодных вод, позволяет диагностировать маловодие или многоводие.
Остальные способы исследования (инвазивные) связаны с высокими рисками, поэтому проводятся по серьезным показаниям.
- Амниоскопия. Осмотр околоплодных вод с помощью амниоскопа. Этот прибор представляет собой трубку с осветительным прибором на конце. Осмотр будущей мамы проводится на гинекологическом кресле путем ввода прибора в шейку матки. Врач обращает внимание на цвет, консистенцию вод. Осмотр возможен после 37 недель при подозрении на гипоксию плода, резус – конфликте.
- Амниоцентез. В отличие от амниоскопии, амниоцентез проводят после 16 недель беременности, когда объем жидкости достигает 150мл. в амниотическую полость под контролем УЗИ вводят иглу, забирают небольшое количество жидкости. Для проведения амниоцентеза нужны серьезные показания: подозрение на генетические заболевания или внутриутробные инфекции, резус-конфликт, недостаточное поступление кислорода, хронические заболевания мамы.
Инвазивные методы диагностики связаны с рисками прерывания беременности, преждевременного излития околоплодных вод, выкидышами, отслойкой плаценты. Назначить процедуру может только врач.
Нормы амниотической жидкости по неделям беременности
С увеличение срока беременности количество амниотической жидкости увеличивается. Приблизительные подсчеты выглядят так:
- 30 мл на 10-11 неделе;
- 100 мл на 13-14;
- 400 мл на 17-20;
- 1200мл на 36-38;
- 600-800 за несколько дней до родов.
Количество амниотической жидкости индивидуально для каждой будущей мамы, приведенные расчеты приблизительны, поэтому врачи не измеряют количество околоплодных вод в миллилитрах, пользуясь определением «индекс амниотической жидкости». Его измеряют с помощью аппарата УЗИ начиная с 16 недели. Нормы выглядят так:
- 73-201 мм (в среднем 121) на 16 неделе;
- 77-211 (127) на 17;
- 80-220 (133) на 18;
- 83-230 (137) на 19;
- 86-230 (143) на 20;
- 88-233 (143) на 21;
- 89-235 (145) на 22;
- 90-237 (146) на 23;
- 90-238 (147) на 24;
- 89-240 (147) на 25;
- 89-242 (147) на 26;
- 85-245 (156) на 27;
- 86-249 (146) на 28;
- 84-254 (145) на 29;
- 82-258 (145) на 30;
- 79-263 (144) на 31;
- 77-269 (144) на 32;
- 74-274 (143) на 33;
- 72-278 (142) на 34;
- 70-279 (140) на 35;
- 68-279 (138) на 36;
- 66-275 (135) на 37;
- 65-269 (132) на 38;
- 64-255 (127) на 39;
- 63-240 (123) на 40;
- 63-216 (116) на 41;
- 63-192 (110) на 42.
Эти цифры можно увидеть в медицинской карточке, в скобках даны средние показатели для каждого срока беременности. Грамотно расшифровать данные может только врач, поскольку нормы индекса амниотической жидкости зависят от индивидуальных особенностей организма.
Подтекание околоплодных вод
Определить подтекание околоплодных вод можно в домашних условиях. Для этого есть специальная тест-прокладка. Способ достаточно популярный, однако стоит такая прокладка достаточно дорого (400-600 рублей), да и результат показывает не всегда достоверный. Так положительный результат могут показать не только подтекающие воды, но и воспалительные заболевания.
Точный результат можно получить в роддоме после исследования выделений.
Самый информативный способ определения подтекания вод – амниоцентез. В плодный пузырь с помощью иглы вводится безопасный краситель, а во влагалище беременной женщины помещается тампон. Окрашивание тампона покажет подтекание амниотической жидкости. Этот способ используется в особых случаях, когда жизнь ребенка под угрозой.
С самого начала беременности и вплоть до самых родов формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента. Плацента, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода.
Функции плаценты:
- Дыхательная (через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении);
- Питательная (плод получает через плаценту питательные вещества)
Выделительная (плод избавляется от продуктов своей жизнедеятельности с помощью плаценты); - Защитная (плацента обладает иммунными свойствами, то есть пропускает антитела матери к плоду, обеспечивая его иммунологическую защиту, и одновременно задерживает клетки иммунной системы матери, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции отторжения плода);
- Эндокринная (плацента играет роль железы внутренней секреции и синтезирует гормоны).
При условии нормального развития беременности имеется зависимость между ростом плода, его массой тела и размерами, толщиной, массой плаценты. До 16 недель беременности развитие плаценты опережает темпы роста плода. Достигнув необходимой зрелости в 38-40 недель беременности, в плаценте прекращаются процессы образования новых сосудов и ворсин.
Зрелая плацента представляет собой дискообразную структуру диаметром 15-20 см и толщиной 2,5 - 3,5 см. Масса плаценты достигает 500-600 гр.
Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность.
Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты.
Плацента осуществляет важную защитную (барьерную) функцию посредством плацентарного барьера, который обладает избирательной проницаемостью в двух направлениях. Однако через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод.
Плацента тесно связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название «вартонов студень». Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
После родов (плацента вместе с оболочками плода - послед - в норме рождается в течение 15 минут после появления на свет ребенка) плаценту обязательно осматривает врач, принимавший роды. Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения и нет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.).
Патологии плаценты: что может пойти не так?
Раннее созревание плаценты
Чрезмерно раннее созревание плаценты проявляется уменьшением или увеличением толщины плаценты. Так "тонкая" плацента (менее 20 мм в III триместре беременности) характерна для позднего токсикоза, угрозы прерывания беременности, гипотрофии плода, в то время как при гемолитической болезни и сахарном диабете о плацентарной недостаточности свидетельствует "толстая" плацента (50 мм и более). Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования.
Позднее созревание плаценты
Наблюдается редко, чаще у беременных матерей с сахарным диабетом, резус-конфликтом, а также при врожденных пороках развития плода. Задержка созревания плаценты приводит к тому, что плацента, опять-таки, неадекватно выполняет свои функции. Часто позднее созревание плаценты ведет к мертворождениям и умственной отсталостью у плода.
Уменьшение размеров плаценты. Различают две группы причин, приводящие к уменьшению размеров плаценты. Во-первых, это может быть следствием генетических нарушений, что часто сочетается с пороками развития плода (например, с синдромом Дауна). Во-вторых, плацента может «не дотягивать» в размерах вследствие воздействия различных неблагоприятных факторов (тяжелый гестоз второй половины беременности, артериальная гипертензия, атеросклероз), приводящих в конечном итоге к уменьшению кровотока в сосудах плаценты и к ее преждевременному созреванию и старению.
И в том и в другом случае «маленькая» плацента не справляется с возложенными на нее обязанностями снабжения плода кислородом и питательными веществами и избавлением его от продуктов обмена.
Увеличение размеров плаценты
Гиперплазия плаценты встречается при резус-конфликте, анемии, сахарном диабете у матери, сифилисе и других инфекционных поражениях плаценты во время беременности (например, при токсоплазмозе) и т.д. При обнаружении этого состояния очень важно установить причину, так как именно она определяет лечение. Поэтому не стоит пренебрегать назначенными врачом исследованиями.
Низкое прикрепление плаценты
Низкое прикрепление плаценты - достаточно
распространенная патология: 15-20%. Если низкое расположение плаценты определяется после 28 недель беременности, говорят о предлежании плаценты, поскольку в таком случае плацента хотя бы частично перекрывает маточный зев. Однако, к счастью, лишь у 5% низкое расположение плаценты сохраняется до 32 недели, и только у трети из этих 5% плацента остается в таком положении к 37 неделе.
Предлежание плаценты
Если плацента доходит до внутреннего зева или перекрывает его, говорят о предлежании плаценты (то есть плацента расположена впереди предлежащей части плода). Предлежание плаценты чаще всего встречается у повторно беременных матерей, особенно после перенесенных ранее абортов и послеродовых заболеваний. Кроме того, предлежанию плаценты способствуют опухоли и аномалии развития матки, низкая имплантация плодного яйца. Определение на УЗИ предлежания плаценты в ранние сроки беременности может не подтвердиться в более поздние. Однако такое расположение плаценты может спровоцировать кровотечения и даже преждевременные роды, а потому считается одним из серьезнейших видов акушерской патологии.
Киста в плаценте
Кисты в плаценте обнаруживаются при УЗИ. Это результат воспалительного процесса: на ранних сроках - приспособительная реакция, защищающая от последствий ранее существовавшего воспаления (т.е. на ранних сроках 12-20 недель беременности, когда происходит формирование плаценты, ее кисты - вариант нормы). Если киста возникает позже, значит, воспаление было недавно. Участок кисты не кровоснабжается, отграничен от остальной плаценты. Чаще всего, если кисты одиночные, мелкие, это не отражается на ребенке. Тактику ведения беременности должен выбрать врач-акушер. Не помешает провести профилактику плацентарной недостаточности.
Отслойка плаценты
Отслойка плаценты у беременной может сопровождать первый период родов при низком расположении плаценты или возникать в течение беременности при предлежании плаценты.
Кроме того, бывают случаи, когда происходит преждевременная отслойка нормально расположенной плаценты. Это тяжелая акушерская патология, наблюдающаяся в у 1-3 из тысячи беременных.
Проявления отслойки плаценты зависят от площади отслоения, наличия, величины и скорости кровотечения, реакции организма женщины на кровопотерю. Небольшие отслойки могут никак себя не проявлять и обнаруживаться уже после родов при осмотре последа.
Если отслойка плаценты незначительна ее симптомы выражены слабо, при целом плодном пузыре в родах его вскрывают, что замедляет или прекращает отслойку плаценты. Выраженная клиническая картина и нарастающие симптомы внутреннего кровотечения - показания к кесареву сечению (в редких случаях приходится даже прибегать к удалению матки - если она пропитана кровью и не реагирует на попытки стимулировать ее сокращение).
Если при отслойке плаценты роды происходят через естественные родовые пути, то обязательно ручное обследование матки.
Приращение и плотное прикрепление плаценты:
Распознать приращение и плотное прикрепление плаценты (и отличить их друг от друга), к сожалению, можно только во время родов. При плотном прикреплении и приращении плаценты в последовом периоде плацента самопроизвольно не отделяется. При плотном прикреплении плаценты развивается кровотечение (за счет отслойки участков плаценты); при приращении плаценты кровотечение отсутствует. В результате приращения или плотного прикрепления плацента не может отделиться в третьем периоде родов. В случае плотного прикрепления прибегают к ручному отделению последа - врач, принимающий роды, вводит руку в полость матки и производит отделение плаценты.
Надеемся, что у Вас все в порядке с плацентой и малыш в мамином животике чувствует себя уютно и комфортно. Но если у Вас после прочтения этой статьи зародились какие-то сомнения, обратитесь к своему врачу за консультацией, ведь патологии лучше поддаются лечению на ранних сроках выявления.
Желаем Здоровья и благополучия Вам и вашему будущему малышу!
Плацента является первостепенным органом, который определяет нормальный ход беременности. Толщина плаценты по неделям играет значимую роль для жизнеобеспечения развивающегося плода.
Плацента интересно
что делать у врача уход
узи боли тяжесть
к врачу удобно прослушивание
В переводе с греческого это слово означает «лепешка». Несмотря на легкомысленность названия орган представляет исключительную ценность.
Уникальность его в том, что:
- во-первых, он живет только во время беременности и отторгается в течение 15 минут после рождения ребенка, недаром иначе его называют «детское место», как любой живой орган, проходит все этапы формирования, развития и даже старения;
- во-вторых, плацента является единственным органом, одновременно принадлежащим матери и ребенку, толщина плаценты зависит от недели беременности, нормы указаны в специальной таблице.
Формирование и гормональные функции
Основа плаценты состоит из ворсинок, которые начинают формироваться на седьмой день после зачатия. Внутри ворсинок происходит циркуляция крови зародыша, а снаружи происходит омывание ворсинок материнской кровью.

Наглядный макет
Происходит двухсистемный процесс кровообращения и газообмена: материнский и плодовой. Кислород поступает к зародышу и возвращается в кровь матери углекислым газом.
В зависимости от недели беременности происходит увеличение толщины плаценты, активный рост происходит на 19-35 неделях.
Очень важный момент: смешение материнского кровотока и крови ребенка исключено. Между сосудистыми системами расположена мембрана, которая обладает свойством блокировать проход вредным веществам, пропуская только необходимые и полезные для ребенка. Эта функция называется «плацентарный барьер».
Планомерное развитие и формирование детского места приводит к полноценному функционированию приблизительно к 12 неделе беременности.
Существует несколько уровней зрелости плаценты, которые определяются по нормам толщины с помощью УЗИ на 20 неделе беременности. Сначала определяется место прикрепления, далее участок с наибольшим размером, по которому рассчитывается толщина.
Помимо обеспечения дыхательной и прочих функций для малыша, существует немаловажная гормональная функция. Плацента способствует выработке порядка пятнадцати гормонов, обладающих различными свойствами, которые необходимы для нормального вынашивания ребенка. Именно они сохраняют и пролонгируют беременность.
До 27 недели плацента находится на ранней стадии развития. Начиная с 32 недели норма толщины изменяется и наступает вторая стадия развития. Ближе к родам она начинает стареть, что говорит о третьей стадии зрелости.
Возможные нарушения развития
Бывают случаи сбоев жизнедеятельности детского места под воздействием внешних или внутренних обстоятельств. Если беременность протекает нормально, то толщина плаценты постоянно увеличивается и составляет ближе к 36 неделе срока значение от 20 мм до 40 мм. Любые отклонения от нормы по неделям беременности и по толщине плаценты несут угрозу тяжких последствий.

Без отклонений от нормы
Достаточно часто врачи диагностируют гипоплазию – это уменьшенная толщина плаценты. Если это несущественное отхождение от нормы, то паниковать не стоит. Значительное утончение детского места – достаточно редкое явление. Более того, существуют размеры, которые соответствуют определенной женщине. Они зависят от телосложения и других особых параметров, когда норма толщины плаценты определяется индивидуально на соответствие неделям срока беременности. Диагноз ставится только после генетического обследования и консультации.
Во время вынашивания ребенка уменьшение плаценты может происходить неоднократно. Причины могут быть разными:
- употребление алкогольных напитков или наркотиков, курение;
- неправильное питание, диеты;
- депрессивные или стрессовые состояния;
- гипертоническое состояние беременной женщины;
- наличие инфекционно-воспалительных процессов;
- гестоз, отечность, наличие белка в моче.
Иногда гипоплазия связана с врожденными пороками ребенка, что грозит серьезными проблемам для здоровья малыша.
Если к 30 недели беременности показатели толщины плаценты существенно занижены и составляют значение меньше 28 мм, это может привести к следующим последствиям:
- наметится изменение сердцебиения малыша, обычно ритм становится слабым;
- разовьется гиподинамия.
Существуют противоположные случаи – это гиперплазия, когда плацента сильно увеличена. Причины этого факта могут быть разные:
- наличие токсоплазмоза, сифилиса или сахарного диабета у беременной;
- при резус-конфликте;
- нарушение работы почек или водянки у малыша;
- развитие тромбоза в ворсинках плаценты;
- перенесенный вирус или скрытое носительство вирусного заболевания.
Активное утолщение плаценты может вызвать преждевременные роды. Функции обеспечения плода кислородом, гормонами и питанием начинают работать с перебоями. Лечение подразумевает постоянное медицинское обследование.

Продолжение рода
Если к 31 неделе норма толщины плаценты существенно увеличена и составляет на порядок больше 32 мм, то это может привести к следующим последствиям.
- Возможно проявление гипоксии (недостатка кислорода) плода. Если не будут приняты своевременные меры, то существует риск асфиксии, внутриутробной гибели ребенка от удушья.
- Замечались случаи задержки внутриутробного развития, что приводит к различным диагнозам после родов. К примеру, ДЦП у ребенка.
Существует угроза выкидыша или преждевременных родов.
Таблица соответствия нормам
| Неделя беременности | Норма толщины |
| 20 | 21,8 |
| 21 | 22,6 |
| 22 | 23,4 |
| 23 | 24,2 |
| 24 | 25,1 |
| 25 | 26,0 |
| 26 | 26,9 |
| 27 | 27,8 |
| 28 | 28,7 |
| 29 | 29,6 |
| 30 | 30,5 |
| 31 | 31,4 |
| 32 | 32,3 |
| 33 | 33,2 |
| 34 | 34,1 |
| 35 | 34,9 |
| 36 | 35,6 |
| 37 | 35,1 |
| 38 | 34,6 |
| 39 | 34,1 |
| 40 | 33,5 |

Мамин и папин малыш
Какая должна быть норма толщины плаценты при беременности можно узнать, посмотрев параметры в указанной таблице. К примеру, размер в 31 мм соответствует 30-31 неделе беременности. Такое значение говорит о том, что у вас первая стадия зрелости, которая идеально соответствует норме.
Одним из основных параметров органа, характеризующих его состояние, считается определение степени зрелости. Проведенное обследование УЗИ дает возможность заранее выявить физиологию и патологию детского места.

Специалист расшифровывает показатели
Используя указанную таблицу, можно всегда быть в курсе происходящих внутри вас изменений, а также наблюдения за нормами толщины плаценты относительно срока беременности.
Способы увеличения плаценты
Как увеличить или уменьшить толщину плаценты определенных схем и рецептов нет. Лечения как такового не существует, но возможно поддержание матери и плода в стабильном состоянии.
Комплексная терапия заключается в:
- постоянном наблюдении и врачебной консультации;
- устранении причин, послуживших отклонению толщины плаценты от нормы относительно срока беременности;
- приеме назначенных врачом витаминов и препаратов.
Главная задача – улучшение гиподинамики для формирования плаценты и развития плода. Куда можно обратиться указано ниже.
| Медицинский центр | Адрес | Цена |
| Столичная медицинская клиника | г.Москва, ул. Сретенка, д. 9 | от 350 руб. до 12000 руб. |
| Юнион Клиник | г.Санкт-Петербург, ул. Марата, д.69-71 | от 1500 руб. |
| Авиценна | г. Минск, ул. Громова, д.14 |
В разделе на вопрос Сколько весит плацента, околоплодные воды заданный автором Любима и люблю
лучший ответ это Если у женщины хрупкая конструкция, прирост веса может составить до 12 кг., а у крупных женщин-17 кг.
-Ребенок-3-4 кг.
-Детское место-7-12 кг.
-Увеличение груди-0.5 кг.
-Амниотическая жидкость-0.9 кг
-Увеличение матки-1 кг.
-Объем крови матки-1.2 кг
-Клеточная жидкость-1.5 кг
-Жировая ткань-3.5 кг
Ответ от Невроз
[гуру]
Могу сказать про себя, мой сын родился 3 700 плацента была 600 грамм, но самый прикол в том что на другой день после родов я весила на 17 кг меньше! Из меня вода просто лилась литрами, все время в туалет хотелось. Получается что все мои отеки махом сошли 🙂
Ответ от Карина Антропова
[гуру]
планцета вообще увлекательная штука на печень похожа когда рожала подсмотрела и добольно таки большая
Ответ от философичный
[гуру]
взвешивалась при поступлении в роддом со схватками. потом взвесилась после родов (тоже интересно стало). -12500. вес ребенка был 4730.
Ответ от роскошествовать
[гуру]
Недавно смотрела на сайте: при весе ребеночка 3 300 кг, все вместе (с ребенком) составляет 12 100кг.
Ответ от Ђереза
[гуру]
индивидуально, а вес расщитывают приблизительно
Ответ от Клара Захаровна
[гуру]
Плацента в доношенной беременности (40 недель) в среднем весит 1/6 часть плода! Т. е. если ребеночек весит 3000кг, то плацента примерно 500г! А околоплодных вод около 900-1000г, т. е. примерно 1/3 веса плода!