Коли жінка дізнається про свою вагітність, її життя починає протікати за новими правилами. Вона найсуворіше забороняє собі зловживати насиченими «хімією» покупними смаколиками, чуйно стежить за своїм здоров'ям.
Рідним та близьким у її компанії не дозволяється не те, що курити – навіть підвищувати голос, а то «маленький лякається». І, хоч це може іноді вивести із себе когось із родичів, все це правильно – включається материнський інстинкт.
Жінка повинна виносити і легко народити - а для цього важливо, щоб процеси в них з малюком організмах проходили без збоїв. Якщо щось йде не так, це насамперед б'є по маленькому, закінчуючись, скажімо, гіпоксією. Вам поставили такий діагноз? Справа серйозна - потрібно вживати заходів!
Що таке гіпоксія плода?
При гіпоксії малюк задихається, тобто виникли проблеми з постачанням кисню з маминого тіла. Лікарі називають такий стан дитини кисневим голодуванням. Воно буває двох видів: гострим (виникає під час пологів) та хронічним (якщо починається ще в маминому пузику).
Отже, кисню недостатньо. У крихітному тілі з'являються порушення. Якщо гіпоксію вчасно побачити та підлікувати, то не страшно, а якщо ні – зміни будуть незворотними.
Гіпоксія на початку вагітності, коли всі системи та органи ембріончика тільки почали формуватися, загрожує розвинутися у неправильний розвиток (рідше – у каліцтво). З'явившись ближче до кінця вагітності, нестача кисню б'є по фізичному розвитку карапуза (гальмування росту, відхилення психічного та фізичного плану), а також центральної нервової системи.
Якщо кисневе голодування почалося під час пологів, м'язи немовляти будуть у гіпертонусі, у нього з'являться проблеми зі сном, апетитом, постійним поганим «настроєм» - загалом порушення вегетативної нервової системи. Такий малюк – типовий пацієнт лікаря невролога.
Як усе відбувається?
Всі системи та органи «голодного» малюка включають режим підвищеної готовності, намагаючись добути більше кисню. Але оскільки дитина не може визирнути з живота і вдихнути на повні груди, йому доводиться включати компенсаторні можливості (тобто, грубо кажучи, те, що повною мірою дістається одному органу, повністю або частково відбирається в іншого). З боку здається, що малюк просто «нервує» або «грає», тобто весь час крутиться – але це до певного часу.
Згодом у маленькому тільці настає пригнічення - так як «зголоднілий» малюк вже не в змозі рухатися, він вщухає. Це погана ознака, за якою підуть тяжчі наслідки. Саме тому багато гінекологів застерігають майбутніх мам: якщо «пузожитель» довго і часто штовхався, а потім раптом підозріло притих (3 ворушіння за годину, а то й менше) – сходіть до гінеколога, і скоріше! Він може направити вас на доплерометрію або - і не пропускайте цих обстежень, вони краще за інших виявляють кисневе голодування плода.
Чи причини появи гіпоксії?
Так, список хвороб, опублікований вище, ясно дає зрозуміти, що одного чистого повітря і багатого залізом харчування недостатньо - але все ж таки здоровий спосіб життя в рази підвищує ваші шанси на те, що ви жодного разу не почуєте про гіпоксію у своєму «цікавому становищі» .
Зрештою, не пропускайте візитів у ЖК - якщо вже вам і судилося поборотися з якоюсь хворобою, то чим раніше її виявлять, тим легше її перемогти.
Гостра гіпоксія плода
Проблеми, що виникають під час пологів - це окремий випадок, про який варто поговорити більш докладно. Причин гіпоксії в такому випадку також достатньо:
- обвивання шийки малюка пуповиною;
- затяжні або дуже швидкі пологи, коли дитина затискається в родових шляхах і не може вдихнути;
- дострокове відшарування плаценти.
Будь-який із цих випадків викликає ядуху (по-науковому - асфіксію).
Побачивши, що у малюка почалося кисневе голодування, ваш лікар-акушер посилено спостерігатиме за немовлям (наприклад, проведе кардіомоніторинг, слухаючи його серце). Насторожити лікаря може навіть колір вод: якщо вони зеленого відтінку, каламутні, справа «нечиста» – у них потрапило багато меконію. Також лікарям не сподобається «не той» рівень рН у крові малюка та плодових водах.
Якщо пологи йдуть, а гіпоксія тільки наростає, лікар зупинить вас і терміново пощастить кесеритись.
Важливий момент! Дуже часто гостра гіпоксія – це наслідок проблем під час вагітності. Тобто, якщо ви будете берегтись усі 9 місяців до пологів, або ж у вас вчасно діагностують та підлікують усі хвороби, у вас буде багато шансів нормально народити, без кисневих голодувань та кесарева.
Перебуваючи в утробі матері, малюк не може самостійно дихати, тому що його легені розгорнуться лише після народження. А кисень організму просто необхідний для повноцінного розвитку та подальшого функціонування його органів.
Цією життєво необхідною речовиною дитини під час вагітності забезпечує плацента, яка збагачується киснем із крові матері. Якщо це транспортування порушується, починається гіпоксія плода при вагітності – кисневе голодування маленького організму. Захворювання досить поширене, але небезпечне, якщо не вживати жодних заходів.
Відновити та покращити стан плода при гіпоксії можливо лише в тому випадку, якщо її вчасно розпізнати.
- Симптоматика на ранніх термінах
Складність у цьому, що у ранніх термінах вагітності вона виявляється. Лікар може лише припустити це захворювання, якщо у матері виявлено. Тому початкові ознаки гіпоксії плода визначаються лише спеціальному устаткуванні для обстежень. Зокрема, застосовуються з цією метою УЗД та Доплер (методика виявлення у плода серцебиття).
- Самостійна діагностика
Багато мам, переживаючи за стан свого малюка, хочуть дізнатися, як визначити гіпоксію плода самостійно і на яких термінах це можна зробити. Це стає можливим лише на 18 тижні або навіть пізніше, коли відчуватимуться ворушіння дитини. Жінка має бути спостережливою в цей період і помічати, як і коли малюк зазвичай рухається. Перша ознака гіпоксії - зменшення його активності, рухи стають рідкісними, млявими, ледь помітними. Якщо такий симптом у наявності, потрібно обов'язково сказати про це лікарю, що спостерігає вас.
- Лабораторна діагностика
Зменшення активності дитини в утробі може бути ознакою та інших відхилень у її розвитку. Щоб затвердити або спростувати діагноз, потрібне додаткове обстеження, яке може виявити вже більш очевидні ознаки гіпоксії у плода.
- УЗД: фізичні дані не відповідають нормі (вага та розмір менше), спостерігається затримка у розвитку, передчасне дозрівання плаценти, наявність у неї занадто тонких або надто товстих стінок;
- Допплерометрія: порушення кровотоку в маткових артеріях та плаценті, брадикардія (маленька частота серцебиття).
- Кардіотокографія (вказується в документах як КТГ і проводиться тільки після 30-го тижня) часто дає невірні результати, тому для підтвердження даних її роблять кілька разів.
- Іноді застосовується амніоскопія, яка виявляє стан навколоплідних вод, що дають достовірні дані про те, чи можна говорити про гіпоксію в тому чи іншому випадку: за наявності цього захворювання вони стають каламутними.
Для більшої впевненості у діагнозі вагітної можуть призначити цілу низку аналізів крові – гормональних та біохімічних. Якщо вони виявлять велику концентрацію ферментів, продукти окислення жирів, такі результати також свідчать про захворювання.

Лікування внутрішньоутробної гіпоксії
Своєчасна діагностика та відсутність показань для негайного кесаревого розтину (у яких випадках його роблять, читайте) дозволять провести курс лікування гіпоксії при вагітності, щоб знизити ризик захворювання малюка після його народження.
Для цього проводиться цілий комплекс заходів:
- Встановлюють причину розвитку кисневого голодування плоду.
- По можливості негайно її усувають. Якщо справа у недотриманні жінкою елементарних рекомендацій при вагітності, їй пояснюють, чим це може закінчитися. Регулярні прогулянки, гарне харчування, повноцінний сон, відсутність шкідливих звичок може врятувати дитину від цієї проблеми. Якщо причиною стало якесь захворювання матері та можливе його лікування при даному положенні, здійснюють усі можливі заходи для позбавлення від нього.
- При необхідності прописують постільний режим, який сприяє покращенню кровопостачання матки.
- Призначають медикаменти: но-шпу, бриканіл, свічки з папаверином, гініпрал (вони знижують скорочувальну маточну здатність); реополіглюкін, аспірин, курантил (відновлюють кровообіг); есенціале-форте, липостабил (поліпшують проникність клітин для кисню); , глутамінову та аскорбінову кислоти, розчин глюкози (для відновлення порушеного обміну речовин);
- Рекомендують вживати воду, збагачену киснем.
Іноді навіть комплексна терапія при гіпоксії плода виявляється неефективною. І якщо плід вже досяг життєздатності, лікарями приймається рішення проводити екстрене розродження. Щоб не доводити до такого результату і не ризикувати здоров'ям свого малюка, краще заздалегідь його попередити профілактичними заходами.
Профілактика

Ефективна профілактика гіпоксії під час вагітності включає цілий комплекс заходів, які допоможуть уникнути захворювання та його наслідків. Майбутня мама має вести здоровий спосіб життя:
- позбутися шкідливих звичок;
- багато часу проводити на свіжому, чистому повітрі (бажано подалі від хімічних заводів та автомагістралей);
- регулярно відвідувати лікаря;
- тримати лікаря в курсі всіх своїх минулих та справжніх захворювань;
- правильно харчуватися, включаючи у свій раціон продукти, багаті на залізо;
- освоїти дихальну гімнастику;
- повноцінно відпочивати;
- спати щонайменше 8–9 годин на день;
- не перевтомлюватися;
- уникати стресів та нервових переживань.
Всі ці рекомендації, як уникнути гіпоксії плода при вагітності, дуже важливо дотримуватися абсолютно всіх жінок, незалежно від того, знаходяться вони в групі ризику чи ні. Дотримуючись їх, можна виносити міцного малюка без жодних відхилень у розвитку. Якщо легковажно поставитися до цього, небезпечних наслідків уникнути не вдасться.
Небезпечні наслідки гіпоксії під час вагітності
Наслідки різних форм кисневого голодування можуть бути не однаковими.
Хронічна гіпоксія
Несвоєчасна діагностика та відсутність лікування патології призводить до тривалого кисневого голодування, яке називається хронічною гіпоксією плода. Наслідки являють собою найсумнішу картину:
- порушується формування органів плода;
- відхилення у розвитку ембріона;
- ураження центральної нервової системи;
- затримка зростання (порушення фізичного розвитку);
- погана адаптація дитини до життя поза утробою матері.
У новонароджених із хронічною гіпоксією буде поганий апетит, він буде неспокійним, вегетативна нервова система буде сильно пошкоджена.
Гостра гіпоксія
Гостра гіпоксія плода не сприяє лікувальному втручанню. Якщо дитина вже життєздатна, проводять екстрену операцію із вилучення плода. Якщо цього не зробити вчасно, тривале кисневе голодування призведе до відмирання клітин головного мозку та (порушення дихання).
Вагітна жінка повинна піклуватися і про малюка, і про себе, тому що від її здоров'я, від режиму і харчування залежить і його стан. Хочете виносити, народити і виростити здорового кріпака - тоді позбавте його внутрішньоутробного кисневого голодування.
- внутрішньоутробний синдром, що характеризується комплексом змін з боку плода, зумовлених недостатнім надходженням кисню до його тканин та органів. Гіпоксія плода характеризується порушеннями з боку життєво важливих органів, насамперед ЦНС. Діагностика гіпоксії плода включає проведення кардіотокографії, допплерометрії матково-плацентарного кровообігу, акушерського УЗД, амніоскопії. Лікування гіпоксії плода спрямоване на нормалізацію матково-плацентарного кровотоку, покращення реології крові; іноді цей стан вимагає дострокового розродження жінки.
Загальні відомості
Реєструється у 10,5% випадків від загальної кількості вагітностей та пологів. Гіпоксія плода може розвиватися у різні терміни внутрішньоутробного розвитку, характеризуватись різним ступенем кисневої недостатності та наслідками для організму дитини. Гіпоксія плода, що розвинулася в ранні терміни гестації, викликає вади та уповільнення розвитку ембріона. На пізніх термінах вагітності гіпоксія супроводжується затримкою зростання плода, ураженням ЦНС, зниження адаптаційних можливостей новонародженого.
Причини гіпоксії плода
Гіпоксія плода може бути наслідком широкого кола несприятливих процесів, що відбуваються в організмі дитини, матері або плаценті. Імовірність розвитку гіпоксії у плода підвищується при захворюваннях материнського організму - анемії, серцево-судинної патології (пороках серця, гіпертонії), захворюваннях нирок, дихальної системи (хронічному бронхіті, бронхіальній астмі та ін), цукровому діабеті, токсикозах вагітності, . Негативно на постачанні плоду киснем відбивається алкоголізм, нікотинова, наркотична та інші види залежності матері.
Небезпека гіпоксії плода зростає при порушеннях плодово-плацентарного кровообігу, обумовлених загрозою викидня, переношуванням вагітності, патологією пуповини, фетоплацентарною недостатністю, аномаліями родової діяльності та інших ускладнень вагітності та пологового процесу. До факторів ризику у розвитку інтранатальної гіпоксії відносять гемолітичну хворобу плода, вроджені аномалії розвитку, внутрішньоутробне інфікування (герпетична інфекція, токсоплазмоз, хламідіоз, мікоплазмоз та ін.), багаторазове і туге обвивання пуповини навколо шийки.
У відповідь на гіпоксію у плода насамперед страждає нервова система, оскільки нервова тканина найбільш чутлива до дефіциту кисню. Починаючи з 6-11 тижня розвитку ембріона, нестача кисню викликає затримку дозрівання головного мозку, порушення у будові та функціонуванні судин, уповільнення дозрівання гематоенцефалічного бар'єру. Також гіпоксію зазнають тканини нирок, серця, кишечника плода.
Незначна гіпоксія плода може викликати клінічно значимих ушкоджень ЦНС. При тяжкій гіпоксії плода розвиваються ішемія та некрози в різних органах. Після народження у дитини, яка розвивалася в умовах гіпоксії, може спостерігатися широкий діапазон порушень – від неврологічних розладів до затримки психічного розвитку та важких соматичних відхилень.
Класифікація гіпоксії плода
За часом течії і швидкості виникнення виділяють гостру та хронічно розвивається гіпоксію плода.
Виникнення гострої гіпоксії плода зазвичай пов'язані з аномаліями і ускладненнями родового акта – стрімкими чи затяжними пологами, притиском чи випаданням пуповини , тривалим стиском головки у пологових шляхах. Іноді гостра гіпоксія плода може розвинутися під час вагітності: наприклад, у разі розриву матки або передчасного відшарування плаценти. При гострій гіпоксії швидко наростають порушення функцій життєво важливих органів плода. Гостра гіпоксія характеризується почастішанням серцебиття плода (більше 160 уд. за хв.) або його урідженням (менше 120 уд. за хв.), аритмією, глухістю тонів; посиленням чи ослабленням рухової активності тощо. буд. Нерідко і натомість гострої гіпоксії розвивається асфіксія плода.
До хронічної гіпоксії призводить тривалий помірний дефіцит кисню, за умов якого розвивається плід. При хронічному дефіциті кисню виникає внутрішньоутробна гіпотрофія; у разі виснаження компенсаторних можливостей плода розвиваються самі порушення, як і за гострому варіанті течії. Гіпоксія плода може розвиватися під час вагітності чи пологів; окремо розглядається гіпоксія, що виникла у дитини після народження внаслідок хвороби гіалінових мембран, внутрішньоутробної пневмонії тощо.
З урахуванням компенсаторно-адаптаційних можливостей плода гіпоксія може набувати компенсованих, субкомпенсованих та декомпенсованих форм. Оскільки за несприятливих умов плід відчуває як гіпоксію, а й цілий комплекс складних порушень обміну, у світовій практиці цей стан визначається як «дистрес-синдром», який підрозділяється на допологовий, що розвинувся під час пологів і респіраторний.
Прояви гіпоксії плода
Виразність змін, що розвиваються у плода під впливом гіпоксії, визначається інтенсивністю і тривалістю кисневої недостатності. Початкові прояви гіпоксії викликають у плода почастішання серцебиття, потім його уповільнення і приглушеність тонів серця. У навколоплідних водах може виникнути меконій. При гіпоксії легкого ступеня збільшується рухова активність плода, при тяжкій – рухи урежаются і уповільнюються.
При вираженій гіпоксії у плода розвиваються порушення кровообігу: відзначається короткочасна тахікардія та підйом АТ, що змінюються брадикардією та спадом АТ. Реологічні порушення проявляються згущенням крові та виходом плазми з судинного русла, що супроводжується внутрішньоклітинним та тканинним набряком. Внаслідок підвищеної ламкості та проникності судинних стінок виникають крововиливи. Зниження тонусу судин та уповільнення кровообігу призводить до ішемізації органів. При гіпоксії в організмі плода розвивається ацидоз, змінюється баланс електролітів, порушується тканинне дихання. Зміни у життєво важливих органах плоду може викликати його внутрішньоутробну загибель, асфіксію, внутрішньочерепні родові травми.
Діагностика гіпоксії плода
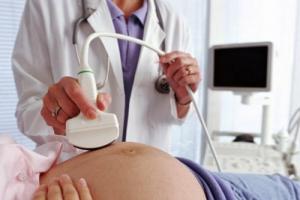
Підозра на те, що плід зазнає гіпоксії, можуть виникнути при зміні його рухової активності – неспокійній поведінці, посиленні та почастішанні ворушінь. Тривала або прогресуюча гіпоксія призводить до послаблення ворушіння плода. Якщо жінка зауважує такі зміни, їй слід негайно звернутися до гінеколога, який здійснює ведення вагітності. При прослуховуванні серцебиття плода акушерським стетоскопом лікар оцінює частоту, звучність та ритм серцевих тонів, наявність шумів. Для виявлення гіпоксії плода сучасна гінекологія використовує проведення кардіотокографії, фонокардіографії плода, допплерометрії, УЗД, амніоскопії та амніоцентезу, лабораторних досліджень.
У ході кардіотокографії вдається відстежити ЧСС плода та його рухову активність. За зміною серцебиття залежно від спокою та активності плода судять про його стан. Кардіотокографія, поряд з фонокардіографією, широко застосовується під час пологів. При доплерографії матково-плацентарного кровотоку вивчається швидкість та характер кровотоку в судинах пуповини та плаценти, порушення якого призводить до гіпоксії плода. Кордоцентез під контролем УЗД проводиться для забору пуповинної крові та дослідження кислотно-лужної рівноваги. Ехоскопічною ознакою гіпоксії плода може бути затримка його зростання, що виявляється. Крім того, у процесі акушерського УЗД оцінюється склад, обсяг та колір навколоплідних вод. Виражене багатоводдя або маловоддя можуть сигналізувати про неблагополуччя.
Пологи при хронічній гіпоксії плода ведуться з використанням кардіомніторингу, що дозволяє вчасно застосовувати додаткові заходи. При гострій гіпоксії, що розвинулася під час пологів, дитині потрібна реанімаційна допомога. Своєчасна корекція гіпоксії плода, раціональне ведення вагітності та пологів дозволяють уникнути розвитку грубих порушень у дитини. Надалі всі діти, що розвивалися за умов гіпоксії, спостерігаються у невролога; нерідко їм потрібна допомога психолога та логопеда.
Ускладнення гіпоксії плода
Тяжкий ступінь гіпоксії плода супроводжується важкими поліорганними дисфункціями у новонародженого. При гіпоксичному ураженні ЦНС може розвиватися перинатальна енцефалопатія, набряк мозку, арефлексія, судоми. З боку дихальної системи відзначаються постгіпоксична пневмопатія, легенева гіпертензія; серцево-судинні порушення включають вади серця та судин, ішемічний некроз ендокарда та ін.
Вплив гіпоксії плода на нирки може виявлятися нирковою недостатністю, олігурією; на шлунково-кишковому тракті – відрижками, блюванням, ентероколітом. Нерідко внаслідок тяжкої перинатальної гіпоксії у новонародженого розвиваються ДВС-синдром, вторинний імунодефіцит. Асфіксія новонароджених у 75-80% випадків розвивається на тлі попередньої гіпоксії плода.
Профілактика гіпоксії плода
Попередження розвитку гіпоксії плода вимагає від жінки відповідальної підготовки до вагітності: лікування екстрагенітальної патології та захворювань органів репродуктивної системи, відмова від хворих звичок, раціональне харчування. Ведення вагітності має здійснюватися з урахуванням факторів ризику та своєчасним контролем за станом плода та жінки. Недопущення розвитку гострої гіпоксії плода полягає у правильному виборі способу розродження, профілактиці пологових травм.
Всі ми знаємо, що під час вагітності думки жінки прямують в одному напрямку. Вона мріє про майбутнього малюка, про щасливе спільне життя, вже дбає про його стан і комфорт і бажає, щоб малюк народився міцний, здоровий і вчасно.
Щоб плід під час вагітності розвивався повноцінно та пологи пройшли благополучно, всі процеси в обох організмах – дитячому та материнському – повинні протікати нормально, як належить. Будь-яке порушення може позначитися на стані малюка. А виникнути така ситуація може з багатьох причин. Нерідко вагітним ставлять діагноз "гіпоксія плода". І це серйозна нагода замислитись і діяти.
Що відбувається?
Слово «гіпоксія» означає недостатність кисню. Тобто, коли йдеться про гіпоксію плода, це означає, що малюк недоотримує кисень з материнського організму, і настає кисневе голодування плоду, як кажуть медики. Такий стан може розвинутися під час вагітності (і тоді ставлять діагноз хронічна гіпоксія) або безпосередньо під час пологів (йдеться про гостру гіпоксію).
Що ж відбувається, коли кисню не вистачає? Звісно, малюк починає задихатися. Але це не одразу. Насамперед у його маленькому організмі проходить ряд порушень, наслідки яких, якщо не виявити гіпоксію і не вжити лікувальних заходів вчасно, можуть бути незворотними.
Нестача кисню на ранніх термінах вагітності (коли відбувається закладка та формування органів та систем) може спровокувати порушення розвитку ембріона, аж до аномалій та каліцтв. А на пізніх термінах страждає ЦНС дитини та фізичний розвиток: відбувається затримка росту, новонароджений гірше адаптується до нового середовища, може мати фізичні та психічні відхилення. У дітей, які народилися з гіпоксією, відзначаються порушення вегетативної нервової системи, гіпертонус м'язів, малюк неспокійний, вередує, погано їсть і спить. Така дитина має перебувати під постійним наглядом невролога.
Коли плід переживає нестачу кисню, всі його органи та системи починають працювати у посиленому режимі, намагаючись добути собі життєво важливий газ. Це можливо завдяки підвищеним компенсаторним можливостям невеликого організму. Жінка відчуває таку активізацію посиленою рухливістю малюка. Але так може тривати недовго. І якщо нормальне надходження кисню не відновити і обмін речовин не нормалізувати вчасно, незабаром настає пригнічення - дитинка затихає, бо без кисню вона більше не може рухатися. Наслідки такого стану можуть бути необоротними. Тому, якщо після раптово підвищеної активності ваше маля раптом завмирає (ви відчуваєте не більше 3 ворушінь на годину), до лікаря слід звернутися негайно! Виявити гіпоксію з найбільшою достовірністю можна шляхом додаткових досліджень: кардіотокографії та допплерометрії.
Чому таке буває?
Кисень надходить до всіх наших органів та систем разом із кров'ю. Транспортує кисень, а без заліза не виробляється. Тобто при (дефіциті заліза) вироблення гемоглобіну і відповідно надходження кисню в кров і далі по всьому організму знижується. Однак нестача заліза в крові матері – не єдина причина виникнення гіпоксії.
Під час вагітності обсяги циркулюючої крові в організмі матері суттєво зростають, адже через плаценту вона живить плід. Якщо маточно-плацентарний обмін погіршується, ембріон неспроможна отримувати необхідну кількість всіх поживних речовин, зокрема і кисню, які до нього з материнської кров'ю. Порушення обміну речовин між мамою та плодом виникає при плацентарній недостатності. Блокує надходження кисню до плода та під час вагітності, оскільки нікотин звужує судини та кровообіг порушується. А також відомо, що тютюновий дим проникає до ембріона через плаценту, і він опиняється в димовій завісі - як тут не задихнутися ... Не найкращим чином діє на судини і .
В цілому, розвиток гіпоксії можуть провокувати ряд захворювань (особливо хронічні захворювання жінки) та порушень в організмах плода та матері та в плаценті:
- серцево-судинні захворювання вагітної жінки;
- анемія;
- легеневі захворювання (дихальних шляхів);
- глибокі;
- гестоз;
- переношування;
- багатоводдя;
- багатоплідність;
- порушення при;
- загроза ;
- патологія плаценти та пуповини;
- аномалії родової діяльності;
- внутрішньоутробні інфекції; інтоксикація;
- гемолітична хвороба плода;
- тривале здавлювання головки під час пологів та інші.
Таким чином, гіпоксію слід розглядати як стан, спричинений комплексом змін в організмі матері та дитини.
Як лікувати?
Якщо вагітній жінці поставили діагноз гіпоксії, її можуть госпіталізувати до стаціонару для забезпечення повного спокою та проведення необхідного лікування. Хоча цілком можливо, що лікуватися можна буде і вдома із відвідинами поліклініки чи лікарні. Лікар повинен з'ясувати, яке захворювання викликало розвиток гіпоксії, та призначити відповідне лікування.
Терапія проводиться комплексно. Однак якщо позитивної динаміки не спостерігається і стан плоду погіршується - розглядається питання проведення кесаревого розтину (але це тільки на терміні не менше).
Як запобігти?
Гіпоксію плода ставлять приблизно 10,5% жінок. Однак щоб не потрапити до їх списку, необхідно лише дотримуватися певного способу життя під час вагітності.
Найголовніше - не курити та не вживати спиртне. По можливості дихати тільки чистим повітрям. Тобто якщо ви проживаєте у дуже забрудненому газами районі, переїхати на цей час у чистішу зону. Якнайчастіше провітрюйте приміщення, в якому ви живете і . Кожен день влаштовуйте на свіжому повітрі, але не забувайте про повноцінний відпочинок.
Повноцінне та профілактика залізодефіцитної анемії мають одне з першорядних значень.
Звичайно, навіть здоровий спосіб життя та повноцінне харчування не можуть стати стовідсотковою гарантією того, що під час вагітності не розвинеться гіпоксія. Але це суттєво підвищить ваші шанси на її запобігання. Крім того, регулярні огляди у гінеколога та консультації з лікарем допоможуть вчасно виявити недобре.
Гостра гіпоксія плода
Ще кілька слів про нестачу кисню, що відчувається дитиною безпосередньо під час пологів, - гострої гіпоксії плода. Такий стан може виникнути з ряду причин: дуже стрімкі або сильно затягнуті пологи, коли малюкові, що застрягло в родових шляхах, просто нічим дихати; обвиті плоди пуповиною; передчасне відшарування плаценти. Усе це призводить до асфіксії плода (задухою).
Якщо розвивається гостра гіпоксія, лікар, що приймає пологи, стежить за станом плода, зокрема проводить кардіомоніторинг, відстежуючи серцеву діяльність. Причиною для цього можуть стати каламутні зелені води: це означає, що в них потрапив меконій. Такий критерій можна брати до уваги лише при головному передлежанні плода. Крім того, про гостру гіпоксію можна судити з аналізів навколоплідних вод та аналізів крові плода (за рівнем рН).
Затяжний наростаючий стан гіпоксії під час пологів є показанням для екстреного кесаревого розтину.
Але слід розуміти, що навіть гостра гіпоксія сягає своїм корінням в період виношування. І якщо порушення і зміни, що виникають у цей час, виявити заздалегідь, то багатьох неприємностей можна буде уникнути.
Спеціально для- Олена Кічак
Внутрішньоутробна гіпоксія плода- патологія, що характеризується нестачею кисню в організмі майбутньої дитини. Дефіцит даного хімічного елемента призводить до порушень метаболізму клітин, а надалі до їхньої смерті. Гіпоксія плода є причиною внутрішньоутробної затримки росту та розвитку майбутньої дитини, вроджених аномалій центральної нервової системи та загибелі малюка.
Діагностика кисневого голодування плоду є одним із головних завдань кожного прийому акушера-гінеколога. Вчасно виявлена патологія забезпечує добір правильного лікування та профілактику тяжких ускладнень.
Кровопостачання плоду
В утробі материнського організму легкі майбутню дитину перебувають у стані, що спав, і не беруть участь в акті дихання. Надходження кисню та виведення вуглекислого газу забезпечується за допомогою судин пуповини. У ній знаходяться дві артерії, що несуть венозну кров (бідну киснем), і одна вена, що несе артеріальну кров (багату на кисень).Один кінець пуповини звернений до плода і закріплюється у його передній черевній стінці. Протилежна частина артерій та вени з'єднується з судинами плаценти. Потім вони зменшуються в діаметрі та впадають у капіляри ворсин. Дане місце є точкою перетину маткових (материнських) та плацентарних (плодових) судин. Саме тут реалізується газообмін між кров'ю майбутньої матері та дитини.
Патологічний процес на будь-якій із перелічених ділянок призводить до гіпоксії майбутньої дитини. Найчастіше ураження відбувається на рівні маткових та плацентарних судин у місці їх з'єднання. Також гіпоксія плода може бути пов'язана з екстрагенітальною патологією матері, що призводить до недостатності кровоснаження.
Класифікація
Лікарі класифікують гіпоксію плода за кількома критеріями. За часом розвитку процесу виділяють гострий та хронічний тип патології.Гостра гіпоксія плода розвивається протягом швидкого проміжку часу, від кількох хвилин до кількох годин. Зазвичай вона пов'язана з відшаруванням плаценти або тромбоз судин. За відсутності медичної допомоги, гостре кисневе голодування часто закінчується внутрішньоутробною загибеллю плода.
Хронічна гіпоксія плода – тривалий процес, що розвивається протягом кількох днів чи тижнів. Такий вид кисневого голодування зазвичай виникає на тлі супутньої патології – анемії, гестозу, цукрового діабету. Постійна гіпоксія є причиною внутрішньоутробної затримки росту (гіпотрофії) та патологій центральної нервової системи майбутньої дитини.
Залежно від рівня ураження виділяють такі види гіпоксії:
Гіпоксична. Виникає при патологіях судин плаценти чи матки. Також цей тип кисневого голодування може бути пов'язаний із супутніми захворюваннями матері.
Гемічна. Виникає при патологіях системи крові плода, коли його еритроцити що неспроможні пов'язувати кисень. Найбільш яскравим прикладом цього типу гіпоксії є гемолітична хвороба.
Циркуляторна. Вид кисневого голодування пов'язані з ураженнями судин пуповини чи плода. При цьому типі патології плацентарне кровопостачання не порушено. Циркуляторна гіпоксія зустрічається при вроджених вадах серця плода, а також при перетисканні артерій та вен пуповини.
Тканинна. Рідкісний вид гіпоксії плода, пов'язаний з порушеннями метаболізму в організмі майбутньої дитини. Зазвичай тканинне кисневе голодування трапляється при вроджених патологіях ферментних систем.
Залежно від тяжкості перебігу, існує третя класифікація гіпоксії плода. Функціональна чи компенсована форма кисневого голодування є найлегшою, вона призводить до порушень в організмі майбутньої дитини.
Метаболічна або субкомпенсована форма характеризується порушеннями обміну речовин, накопиченням шкідливих продуктів. Однак цей тип гіпоксії має оборотний характер. При своєчасному наданні медичної допомоги можливе народження цілком здорової дитини.
Деструктивна чи декомпенсована форма – найважча гіпоксія плода. Вона супроводжується незворотними процесами в організмі майбутньої дитини, патологіями в центральній нервовій системі та інших анатомічних структурах.
Також лікарі виділяють первинну гіпоксію, що виникає раніше 16 тижнів вагітності, і вторинну, що розвивається в більш пізні терміни.
Причини
Існує безліч причин, які викликають внутрішньоутробну гіпоксію плода. До найчастіших з них відносять такі фактори:Гестаційна артеріальна гіпертензія (пізній гестоз)
Ця патологія виникає внаслідок неправильного розвитку матково-плацентарних судин після 20-22 тижнів вагітності. Для відновлення кровотоку організм жінки рефлекторно збільшує артеріальний тиск. На деякий час такий захід є ефективним.Однак при підвищенні артеріального тиску спостерігається спазм судин матки та плаценти. Зменшення діаметра артерій призводить до зниження кровотоку в них та до хронічної гіпоксії плода.
До симптомів пізнього гестозу вагітних відносять підвищення артеріального тиску, набряки та поява білка в сечі. Зазвичай перші ознаки артеріальної гіпертензії виникають після 32 тижнів періоду виношування. Раніше початок клінічних проявів говорить про тяжкий перебіг патології.
Передчасне відшарування нормально розташованої плаценти
Передчасне відшарування плаценти найчастіше виникає під час пологів, проте воно може спостерігатися протягом усього періоду вагітності. Ця патологія є найчастішою причиною гострої гіпоксії плода.Патогенез відшарування плаценти пов'язаний з її неправильним закріпленням, аномаліями будови, підвищеним емоційним або фізичним навантаженням. Іноді це порушення виникає при нестачі прогестерону. Відшарування більше половини площі плаценти призводить до моментальної загибелі плода.
Симптомами передчасного відшарування плаценти є маткова кровотеча та переймоподібні болі в нижній частині живота. За наявності даних ознак майбутньої матері слід негайно звернутися по медичну допомогу.
Анемія
Анемія – нестача гемоглобіну в одиниці крові. Найчастіше майбутні матері схильні до розвитку залізодефіцитного типу цієї патології. Рідше анемії виникають і натомість нестачі вітаміну В12, фолієвої кислоти, при кровотечі чи захворюванні, що супроводжується розпадом еритроцитів (малярія).Головним наслідком анемії є хронічна гіпоксія плода. До основних симптомів патології з боку матері відносять запаморочення, нудоту, слабкість, блідість шкірних покривів, непритомність.
Інфекційні захворювання
Вірусні та бактеріальні захворювання є фактором ризику внутрішньоутробної гіпоксії плода. Деякі інфекції впливають на систему гомеостазу, викликаючи патології системи згортання крові. Захворювання сприяють утворенню мікротромбів, що закупорюють просвіт маткових та плацентарних судин.Також саме інфекційне захворювання може викликати стан інтоксикації, що сприяє зниженню кисню у крові. Тривала висока пропасниця є причиною гіпоксії плода.
Багатоплідна вагітність
При виношуванні двійнят або трійнят значно підвищується ймовірність виникнення внутрішньоутробної гіпоксії плода. Ця особливість пов'язані з підвищенням потреби у кисні з допомогою розподілу між кількома плодами.Ворушіння плоду / коли варто турбуватися?
Ступені
Під час ультразвукового дослідження за допомогою доплер датчика лікарі виділяють три ступені фетоплацентарної недостатності:- 1а тип кисневого голодування плода супроводжується порушенням кровопостачання у матково-плацентарних судинах;
- 1б тип кисневого голодування майбутньої дитини характеризується патологіями кровотоку у плодово-плацентарній ділянці;
- 2 ступінь гіпоксії плода характеризується порушеннями кровотоку в обох системах, проте вони перебувають у стані компенсації;
- 3 ступінь кисневого голодування плода супроводжується порушенням у будь-якій з даних систем, що супроводжується загрозою життю плода.
Симптоми
Симптоми гіпоксії плода мають суб'єктивний характер, вони не можуть зі стовідсотковою ймовірністю говорити про наявність патології. Саме тому майбутнім матерям не слід пропускати планові огляди та консультації акушера-гінеколога.Легкий та середній ступінь гіпоксії плода зазвичай нічим не проявляє себе.На пізніх термінах вагітності майбутня мати може відзначити зміну характеру ворушіння плода. При гострій формі патології малюк починає інтенсивно рухатись, при хронічному типі гіпоксії його активність може бути знижена.
Тяжка декомпенсована форма кисневого голодування плода часто проявляється внутрішньоутробною затримкою росту та розвитку майбутньої дитини. Саме тому майбутня мати може помітити уповільнене збільшення обхвату живота та відставання висоти стояння дна матки від терміну вагітності.
Для самостійної діагностики гіпоксії плода майбутня мати може спробувати вислухати його серцебиття за допомогою фонендоскопу. Даний спосіб можливий лише після 20 тижнів вагітності. Нормальне значення пульсу майбутньої дитини лежить у межах від 120 до 160 ударів за хвилину.
Збільшення частоти серцевих скорочень часто супроводжує гостру гіпоксію плода. Пульс менше 120 ударів на хвилину може спостерігатися за хронічного кисневого голодування майбутньої дитини.

Діагностика
Для діагностування стану майбутньої дитини використовуються різні інструментальні методи дослідження. Найпростіший із них - УЗД. За допомогою ультразвуку лікар може опосередковано судити про наявність чи відсутність гіпоксії плода.Ультразвукова апаратура дозволяє побачити будову плаценти, виявити осередки відшарування, її старіння, поміряти товщину органу. Також фахівці можуть візуалізувати організм плода щодо наявності вроджених патологій серця та судин, а також відповідність його розмірів терміну гестації.
Точну картину стану кровопостачання плоду дає. Даний метод діагностики заснований на наявності спеціального датчика, який читає інформацію про напрям і швидкість струму рідини в судинах.
За допомогою доплерометрії лікарі можуть візуалізувати кровотік у всіх судинах матки, плаценти, пуповини та плода. Інструментальний метод дослідження дозволяє встановити ступінь гіпоксії плода та зробити прогноз про подальшу течію вагітності.
Кардіотокографія – метод інструментальної діагностики стану плода. КТГ дозволяє побічно судити про наявність або відсутність гіпоксії у майбутньої дитини. Принцип дії цієї апаратури полягає в реєстрації частоти серцевих скорочень малюка у відповідь на подразники.
За наявності гіпоксії ритм частоти серцевих скорочень має монотонний характер, середній пульс менший за 120 або більше 160 ударів на хвилину. У нормі у дитини не повинні реєструватися децелерації - періоди зменшення ЧСС на 30 і більше ударів за хвилину на період понад 30 секунд.

Лікування
Лікування гіпоксії плода залежить від причини, що її викликала. За наявності субкомпенсованої та декомпенсованої форми кисневого голодування майбутньої дитини, жінці потрібна госпіталізація. За суворими показаннями можливе проведення передчасного розродження.Основними принципами лікування внутрішньоутробної гіпоксії плода є відновлення нормального кровообігу. Для цього майбутньої матері вводяться лікарські засоби, що розширюють просвіт судин (Еуфілін, Еуфілін). Також вагітним жінкам показаний прийом препаратів, які покращують метаболізм у тканинах ().
За наявності гіпертонусу матки показаний прийом міотропних засобів ( , ). Також усім майбутнім матерям рекомендовано запровадження вітамінів групи В, які покращують реологічні властивості крові.
Якщо майбутня мати має специфічне захворювання, їй показана особлива терапія, спрямована на його лікування або компенсацію. При дефіцитних анеміях слід приймати препарати заліза, фолієву кислоту та вітамін В12. Для лікування гестаційної артеріальної гіпертензії показано використання Метилдопи та .
Наслідки
Гостра гіпоксія плода є фактором ризику внутрішньоутробної загибелі плода. Хронічний тип нестачі кисню може викликати різні наслідки. Найчастіше важка гіпоксія плода є причиною затримки розвитку його зростання та розвитку.Також підвищується ймовірність уроджених патологій центральної нервової системи. Клітини головного та спинного мозку найбільш чутливі до дефіциту кисню.Діти, які страждають на гіпоксію під час внутрішньоутробного життя, можуть відрізнятися від однолітків. Ця патологія є причиною затримки розумового та психічного розвитку, захворювань головного мозку. Часто після народження такі діти мають неспокійний характер, у майбутньому важко піддаються навчанню.

Профілактика
Для того, щоб запобігти гіпоксії плода, майбутній матері рекомендується вести здоровий спосіб життя. Вагітній жінці слід виключити куріння та алкоголь, емоційні стреси та важку фізичну працю.Її дієта повинна включати різноманітну корисну їжу, збагачену всіма вітамінами та мінералами.Основою профілактики кисневого голодування плоду є планування вагітності. Перед зачаттям майбутньої матері рекомендується компенсувати всі хронічні патології, перевіритись на наявність захворювань, що передаються статевим шляхом.
Гіпоксія під час пологів
Асфіксія плоду- гострий стан нестачі кисню під час пологів із збереженням серцевої діяльності, цей термін є синонімом гіпоксії. Зазвичай патологія виникає внаслідок порушення маткових переймів, травми, клінічно вузького тазу. Гіпоксія плода під час пологів також може бути спричинена неправильним використанням медикаментозних засобів.Гіпоксія плода при народженні діагностується апаратом КТГ. Її наслідки полягають у можливих ускладненнях на центральну нервову систему та у потенційній загибелі плода. Для лікування кисневого голодування майбутньої дитини слід нормалізувати перейми або провести екстрену операцію кесаревого розтину.